Embryologie de l`appareil respiratoire - Fichier

UE : Système respiratoire – Discipline : embryologie
Date : 04/10/11 Plage horaire : 14h à 16h
Promo : PCEM2 Enseignant : Dr Fanny Pelluard
Ronéistes :
LEPRAT Thibault : [email protected]
DUTHOIT Perrine : [email protected]
Embryologie de l'appareil respiratoire
I. Développement de l'appareil respiratoire
1. Bourgeon trachéo-bronchique
2. Division dichotomique
3. les différents stades
II. Maturation fonctionnelle
III. Formation cavité pleurale
www.cdbx.org/site/spip.php?page=roneop2 1/18

I. Développement de l'appareil respiratoire
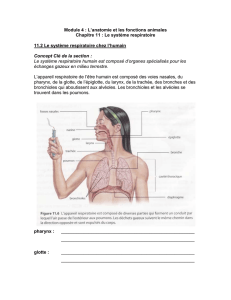
Les différents cours d'embryologie et d'histologie porteront sur tout l'appareil respiratoire : en partant des
voies aéro digestives supérieures (puisqu'il y a une communication étroite entre les voies digestives et les
voies aériennes), tout l'arbre trachéo-bronchique, puis le lobule avec les alvéoles (lieu ou les échanges O2/
CO2 ont lieu).
A) Bourgeon trachéo-bronchique
L'origine de l'appareil respiratoire est double: endodermique et mésodermique.
–Origine endodermique : tout ce qui est structure épithéliale (au niveau larynx, trachée, bronches,
poumons).
–Origine mésodermique : cartilage, muscles qui vont faire partie de ces structures (tout le reste).
La partie de vésicule vitelline intégrée dans l'embryon forme l'intestin primitif. On se retrouve avec un tube
rectiligne de haut en bas. (L'intestin peut être divisé en différents secteurs et il n'est représenté ici que
l'intestin pharyngien).
De l'intestin pharyngien (partie supérieure), qui a une origine endodermique, va apparaître une
excroissance sur sa partie ventrale au niveau de l'intestin antérieur : le diverticule respiratoire.
De ce diverticule nait la partie épithéliale des structures de la totalité de l'appareil respiratoire mais tout
autour on baigne dans le mésoderme splanchnopleural.
A partir de ce mésoderme des 4ème et 6ème arcs pharyngiens vont apparaître les muscles lisses et le
cartilage qui va faire partie intégrante des structures respiratoire. Les vaisseaux pulmonaires (artère et
veine pulmonaires) et lymphatiques ont aussi une origine mésoblastique.
La plèvre enveloppe le poumon :
–Feuillet viscéral (collé contre le poumon) = origine splanchnopleurale.
–Feuillet pariétal (collé contre la cage thoracique) = origine somatopleurale.
Ces deux feuillets sont côte à côte sans espace entre les deux, seulement un peu de liquide lubrifiant pour
le glissement lors des mouvements de respiration.
www.cdbx.org/site/spip.php?page=roneop2 2/18

Schéma de l'embryon tourné vers nous et coupé transversalement (à droite) :
–Intérieur : Revêtement endodermique
–Extérieur : Revêtement ectodermique
–Entre les deux du mésenchyme
On a une poche endoblastique vers l'intérieur, une fente ectoblastique vers l'extérieur et entre ces deux
pincements on a les arcs pharyngiens.
A la 4ème semaine de développement :
De l'intestin antérieur (pharyngien,) va naître un diverticule respiratoire qui bourgeonne sur la partie
ventrale. Il va s'allonger, descendre vers le bas pour former la future trachée et les futurs bourgeons
pulmonaires (futur(s) car au niveau cervical pour le moment mais après descend plus bas).
De ce diverticule apparaissent deux ébauches latérales droites et gauches que l'on appelle les bourgeons
pulmonaires.
Ce diverticule est complètement en contact avec la lumière de l'intestin, il n'y a pas de paroi pour les
séparer: les deux structures aériennes et digestives communiquent. Ce qui ne va pas être possible pour la
suite, on va donc avoir une séparation puisque sur l'adulte les structures aériennes ne sont pas en contact
avec les structures digestives sauf au niveau du carrefour aéro-digestif.
www.cdbx.org/site/spip.php?page=roneop2 3/18

Tuyauterie vue du haut :
Deux replis trachéo-oesophagiens vont apparaître latéralement et se joindre au centre pour cloisonner les
deux tubes, qui seront entourés de mésenchyme.
Ces deux replis se font sur toute la hauteur, sauf à la naissance du diverticule ou cela reste en
communication pour donner le carrefour aéro-digestif.
Trachée (et tout ce qui va suivre : bronches, bronchioles etc.) et œsophage sont totalement séparés
normalement chez l'adulte.
Pathologies :
Parfois cette séparation ne se passe pas bien, il reste des points de communication :
–Fistule trachéo-oesophagienne : communication entre la trachée et l’œsophage. Dans la pratique,
cela ne se voit pas forcément in utero. Mais quand l'enfant va naître et s'alimenter, les produits qui
vont passer dans l’œsophage ont de fortes chances de passer au niveau du poumon. Il va se mettre
à tousser. En fonction de la taille de la fistule, la symptomatologie ne sera pas la même. Si la fistule
est importante, plus que tousser il va s'étouffer. Mais si c'est juste un petit trou, du lait va passer et
cela va favoriser les infections pulmonaires. Pour réparer, il suffit de fermer les tubes et les séparer.
–Fistule trachéo-oesophagienne avec atrésie de l’œsophage (plus grave) : L’œsophage est borgne.
Plus parlant in utero, car l'enfant normalement déglutit le liquide amniotique ce qui lui permet de
faire fonctionner ses reins, son tube digestif etc.. Ici, l'enfant ne pourra pas déglutir donc on aura un
hydramnios (femme avec trop de liquide amniotique dans le ventre, que l'on va détecter à
l'échographie). A la naissance, si on a fait le diagnostic, on met bout à bout les morceaux de
l’œsophage après avoir séparé trachée et œsophage. Or, si on n'a pas fais le diagnostic, l'enfant ne
tousse pas mais au bout d'un moment il va vomir. Donc il faut y penser devant des vomissements
systématiques.
–Ces pathologies ne sont pas incompatibles avec la vie et s'opèrent très bien.
www.cdbx.org/site/spip.php?page=roneop2 4/18

A la 5ème semaine de développement :
Le diverticule va s'allonger et commencer à bifurquer pour donner les deux bourgeons pulmonaires.
Il y a le démarrage d'une division dichotomique qui va aboutir à 23 divisions successives pour former tout
l'arbre trachéo-bronchique.
La première division aboutit à la formation des 2 bourgeons pulmonaires. Ces 2 bourgeons baignent dans
une composante mésodermique et se développent dans la cavité cœlomique (future cavité pleurale).
Tous ce qui est vasculaire naît des arcs aortiques : les artères pulmonaires naissent d'arcs aortiques (6ème
paire) qui se trouvent dans du mésenchyme.
L'ébauche des structures vasculaires artérielles se fait en parallèle des conduits aériens : dans du poumon
mature, on a systématiquement cote à cote artère pulmonaire (ou ses divisions) et bronches souches (ou
ses divisions). Donc sur une lame d'histologie quand on regarde du parenchyme pulmonaire si on trouve
une bronche, on a forcément une artère à coté.
En revanche, les veines pulmonaires ne naissent pas des arcs aortiques mais d'une évagination de la
portion sino-atriale du TCP (tube cardiaque primitif). Dans le TCP rectiligne (dans lequel il n'y a pas les 4
cavités), dans les futures oreillettes, on a une évagination qui va rejoindre les ébauches des poumons à
droite et à gauche pour former les veines.
Elle a bien insisté sur le fait que l'ébauche respiratoire se sépare du système digestif mais en fait reste en
contact au niveau du larynx seulement.
www.cdbx.org/site/spip.php?page=roneop2 5/18
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
1
/
18
100%