Instabilité antérieure de l'épaule : Technique de Latarjet
Telechargé par
Madior Diouf

1
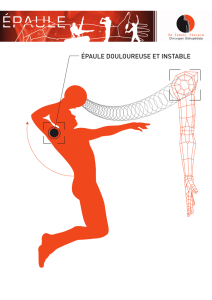
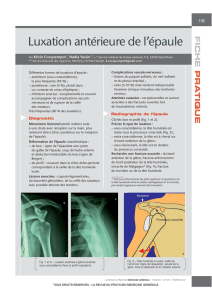
L'instabilité antérieure récidivante de l'épaule (I.A.R.E) est une symptomatologie chronique
qui survient au décours d'une luxation antéro-interne ou d'emblée par des subluxations
répétées voire des épisodes douloureux purs [54]. L'I.A.R.E se manifeste sous forme
d'appréhension gênante de subluxation voire de luxation lorsque le patient porte le bras en
abduction et en rotation externe.
La première description détaillée de la luxation antérieure de l’épaule ainsi que les premières
méthodes de réduction sont dues à Hippocrate [42]. Ensuite, il y eut la description de la
luxation récidivante de l’épaule par Joseph Desault en 1735 [49] dont Bankart, en 1923,
attribue la pathogénie au détachement de la capsule articulaire de la partie antérieure de la
glène. L’I.A.R.E est une pathologie fréquente, avec un taux de récidive de 22% [55], et grave
car compromettant le pronostic fonctionnel socio-professionnel du patient.
Si de multiples études anatomiques et biomécaniques nous aident à mieux comprendre les
lésions entraînant une instabilité antérieure chronique de l'épaule, le diagnostic, la
classification, le traitement et la rééducation continuent à poser des problèmes aux chirurgiens
orthopédistes. Cela est surtout dû au fait que les exigences fonctionnelles des patients ont
changé. Au début, le seul but du traitement chirurgical était de prévenir les récidives post
opératoires, surtout s’il s’agissait du membre non dominant. Le patient actuel exige non
seulement une stabilité parfaite mais aussi une force et une mobilité normale.
Dès 1880, plusieurs méthodes de reconstruction anatomique (de la capsule articulaire, des
tendons, des ligaments, du labrum glénoïdien ou de la coiffe des rotateurs) font leur apparition
suivies des techniques de tension de la capsule, d’approfondissement de la cavité
glénoïdienne, et récemment de la technique de shrinkage thermique (par laser ou
radiofréquence).
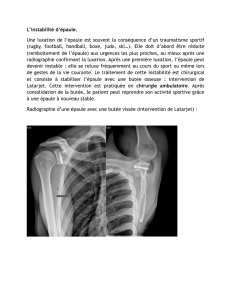
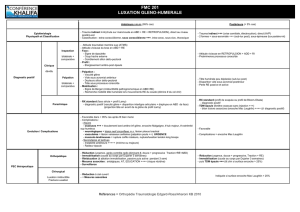
Le traitement de la luxation récidivante de l'épaule par la butée ostéoplastique type Latarjet
constitue une des méthodes thérapeutiques proposées. Le résultat pour être satisfaisant doit,
certes supprimer les récidives mais aussi restaurer une fonction normale de l'épaule et éviter
l'apparition de douleur articulaire.
Le but de notre travail est :
- de répertorier les échecs et d’en rechercher les causes
- de comparer la technique de Latarjet aux autres techniques de stabilisation de l’épaule.

2
Rappels Anatomiques
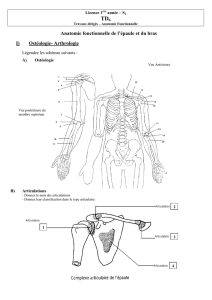
1. Anatomie descriptive[ 4.12.21.34.41]
Fig. 1 : Vue antérieure de l’articulation
scapulo-humérale (calque radiographique)
d’après Kamina [26]
1. acromion 5. processus coracoïde
2. tubercule majeur 6. clavicule
3. tête humérale 7. scapula
4. cavité glénoïdale
1.1. Structures osseuses
La cavité glénoïde (fig. 2)
Fig. 2 : Vue latérale de la scapula droite d’après Kamina [26]
1. acromion 2.tubercule supraglénoïdal 3.processus coracoïde 4.cavité glénoïdale
5. tubercule infraglénoïdal 6. bord latéral 7.épine de la scapula 8.fosse infra épineuse
L'articulation scapulo-humérale est une énarthrose
non emboîtée, dite « suspendue », extrêmement
mobile mettant en jeu la cavité glénoïdale de la
scapula et la tête humérale (fig. 1). Elle semble
disproportionnée avec une grosse tête humérale
qui déborde largement en avant et en arrière d’une
petite glène. Seules les structures
fibrocartilagineuses et musculaires annexées à
cette articulation vont permettre de la stabiliser.
Elle est faiblement concave et regarde en avant. Sa surface
représente le tiers de la surface articulaire de la tête
humérale. Sa profondeur est augmentée par le labrum,
fibrocartilage qui s’insère sur son pourtour et est adhérent à
la partie antéro-inférieure de la glène.
Haut
Dedans

3
Le labrum ou le bourrelet glénoïdien
C’est un fibrocartilage, il s’insère sur le pourtour de la cavité glénoïde. Il est adhérent dans la
partie antéro inférieure de la glène et surtout d’en accroître la profondeur.
La tête humérale
.
Fig. 3 : Vue antérieure de l’épiphyse
proximale de l’humérus d’après Kamina [26]
1. fossette supratuberculaire 4. petit tubercule
2. tête 5. sillon intertuberculaire
3. col anatomique 6. grand tubercule
1.2. Structures capsulo-ligamentaires
La capsule articulaire et la synoviale (Fig. 4)
Fig. 4 : Vue latérale et ouverte
de l’articulation scapulo-humérale d’après Hansen [21 ]
1. bourse sub-deltoïdienne 5. tendon du biceps brachial (chef long)
2. cavité glénoïdale 6. ligament coraco-huméral
3. ligament gléno-huméral inférieur 7. ligament coraco-acromial
4. ligament gléno-huméral moyen
Elle représente le tiers d'une sphère dont le diamètre antéro-
postérieur dépasse le grand diamètre transversal de la glène.
Elle regarde en haut, en dedans et en arrière. La tête
humérale fait un angle de 135° avec la diaphyse humérale
décrivant ainsi l’angle d'inclinaison.
La capsule s'insère autour du bourrelet glénoïdal sur la
scapula et au-delà du col anatomique de l'humérus. Elle
forme un manchon fibreux au-delà du sillon
intertuberculaire qu'elle transforme en canal ostéofibreux
laissant passer le tendon du long biceps. La synoviale
tapisse la face axiale de la capsule ; elle s'attache sur le
bourrelet glénoïdal et envoie une expansion qui engaine la
partie intra capsulaire du tendon du biceps
Haut
Dedans
Haut
Dedans

4
Les ligaments (Fig. 4 et 5)
*le ligament coraco-huméral : extracapsulaire, il est tendu du bord externe de la base
du processus coracoïde et s'élargit devant la capsule pour se terminer en deux
faisceaux sur les tubercules mineur et majeur.
*les ligaments glénohuméraux (supérieur, moyen, inférieur) forment un « Z » à la face
antérieure de la capsule et renforcent la partie antérieure et inférieure de la capsule à
laquelle ils sont intimement liés. Ces ligaments sont facilement définis par les deux
foramens que présente la capsule articulaire:
- le foramen ovale de Weitbrecht est situé dans la partie antéro-supérieure de la
capsule
- et le foramen de Rouvière dans la partie antéro-inférieure.
*Le ligament huméral transverse : c'est une bandelette fibreuse tendue en pont entre
les lèvres du sillon intertuberculaire de l'humérus.
Fig. 5 : Vue antérieure de l’articulation scapulo-humérale d’après Hansen [21]
1. ligament acromio-claviculaire 5. tendon du biceps brachial (chef long)
2. ligament coraco-acromial 6. ligaments capsulaires
3. tendon supra-épineux (coupé) 7. ligament scapulaire transverse supérieur
4. tendon subscapulaire (coupé) 8. ligament coraco-claviculaire
Haut
Dedans

5
1.3. Les muscles (fig. 6)
Fig. 6 : Vue antérieure des muscles
adducteurs d’après Kamina [26]
1. muscle subscapulaire
2. muscle grand pectoral
3. muscle grand dorsal
Les autres muscles sont le sus-épineux, le muscle sous-épineux, le muscle petit rond, le
muscle grand rond, le muscle deltoïde, le muscle biceps et le muscle coraco-brachial.
1.4. Les vaisseaux et les nerfs
Les artères proviennent des rameaux des artères suprascapulaires, circonflexes
humérales antérieure et postérieure. Les veines sont satellites des artères.
Les nerfs sont les rameaux des nerfs suprascapulaire, axillaire et pectoral latéral.
1.5. Les rapports aticulaires
La sphéricité de la tête humérale n’est pas parfaite, son orientation rétroversée assure
un minimum de stabilité antéro-postérieure limitant le risque de luxation. Cette
disposition anatomique prédispose à une grande mobilité aux dépends de la stabilité.
La capsule articulaire avec les ligaments gléno-huméraux volontairement lâche ne peut
pas assurer la stabilisation. La contention passible est assurée par le ligament coraco-
huméral jouant le rôle de ligament suspenseur de la tête humérale. Parmi les ligaments
La stabilisation antérieure active de l'articulation scapulo-
humérale est assurée par le muscle subscapulaire, qui
s'étend de la fosse subscapulaire de la scapula au tubercule
mineur. Il s'étale largement sur la face antérieure de
l'articulation scapulo-humérale venant recouvrir par ses
fibres les plus inférieures le pôle antéro-inférieur de la
glène.
Sur le plan purement descriptif, l'articulation scapulo-
humérale semble verrouillée par ce point fibro-musculaire
situé en bas et en avant de la glène et composée de la poulie
antéro-inférieure du labrum, du ligament scapulo-huméral
inférieur, et de la moitié inférieure des fibres du muscle
subscapulaire.
Haut
Dehors
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
1
/
46
100%