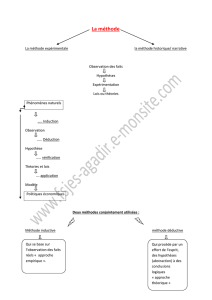
Dossier Médical Informatisé en Odontologie Médico-Légale
Telechargé par
meriem bendida

1
UNIVERSITÉ DE NANTES
UNITÉ DE FORMATION ET DE RECHERCHE D’ODONTOLOGIE
ANNÉE 2017 N°
AVANTAGES ET INCONVÉNIENTS DU DOSSIER MÉDICAL
INFORMATISÉ DANS LE CADRE DE L’ODONTOLOGIE
MÉDICO-LÉGALE
THÈSE POUR LE DIPLÔME D’ÉTAT
DE DOCTEUR EN CHIRURGIE DENTAIRE
présentée
et soutenue publiquement par
GONNETAN Claire
née le 1
er
août 1991
le 24 mars 2017 devant le jury ci-dessous
Président : Monsieur le Professeur AMOURIQ Yves
Assesseur : Madame le Docteur RICHARD Catherine
Assesseur : Monsieur le Docteur MARION Dominique
Directeur de thèse : Monsieur le Docteur AMADOR DEL VALLE Gilles
008

2

3
Par délibération, en date du 6 décembre 1972, le Conseil de la
Faculté de Chirurgie Dentaire a arrêté que les opinions émises
dans les dissertations qui lui seront présentées doivent être
considérées comme propres à leurs auteurs et qu’il n’entend leur
donner aucune approbation, ni improbation.

4
REMERCIEMENTS

5
À Monsieur le Professeur AMOURIQ Yves,
Professeur des Universités
Praticien Hospitalier des Centres de Soins d’Enseignement et de Recherche Dentaires
Habilité à Diriger des Recherches
Département de Prothèse
Doyen de l’UFR Odontologie
Chef de Service d’Odontologie Restauratrice et Chirurgicale
- NANTES -
Pour m’avoir fait l’honneur d’accepter la présidence de cette thèse,
Pour votre professionnalisme et votre expérience qui ont su rationnaliser mes débuts en
clinique,
Veuillez trouver ici l’expression de mon plus profond respect et de toute ma
reconnaissance.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
1
/
71
100%
![Le transfert d`embryon [I]post mortem[/I] : comment](http://s1.studylibfr.com/store/data/004730355_1-e5b105ea355cee335821a41a8809bb22-300x300.png)