Système Cardiovasculaire : Systole, Diastole et Phonocardiogramme
Telechargé par
Nasrine Mohamed

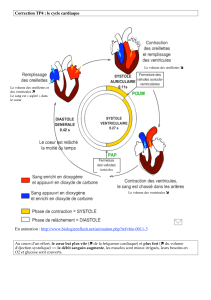
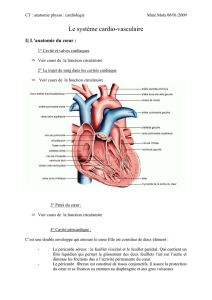
LA SYSTOLE VENTRICULAIRE se déroule en deux phases
Contraction isovolumétrique :
elle met fin à la diastole et survient lorsque les ventricules sont pleins de
sang.
Cette phase initiale de la contraction ventriculaire ferme les valvules
auriculo-ventriculaires (mitrale et tricuspide) et élève la pression intra-
ventriculaire jusqu'à ce que les valvules sigmoïdes (aortiques et pulmonaires)
s'ouvrent : ventricules et artères forment alors une chambre commune.
Contraction isotonique ou phase d'éjection :
le sang contenu dans les ventricules est chassé, d'abord rapidement, puis à
vitesse décroissante lorsque la quantité de sang à éjecter se réduit.
A la fin de l'éjection, les sigmoïdes se referment, car la pression dans les
ventricules devient inférieure à la pression artérielle.
LA DIASTOLE VENTRICULAIRE se déroule en deux phases
La phase de relaxation isométrique très courte :
la pression dans les ventricules, vides de sang, s'abaisse pour devenir
inférieure à celle des oreillettes.
Puis les valvules auriculo-ventriculaires s'ouvrent.
La phase de remplissage ventriculaire correspondant à la plus grande partie
de la diastole. Celle-ci se fait en trois temps :
remplissage rapide initial ;
remplissage lent, l'égalisation des pressions entre les oreillettes et
ventricules ralentit la vitesse de l'écoulement sanguin,
remplissage rapide terminal, la systole auriculaire chasse le sang qui reste
dans les oreillettes, dans les ventricules, et un nouveau cycle cardiaque peut
reprendre.
LE PHONOCARDIOGRAMME
APPAREILLAGE
Il comprend :

un microphone,
un amplificateur,
des filtres permettant de sélectionner les fréquences de 20 à 1000
cycles par seconde,
un système enregistreur soit photographique, soit à plume chauffante,
soit à jet d'encre.
LES BRUITS DU COEUR
Le premier bruit ou B1,
apparaît 4/100 secondes en moyenne après le début de la déflexion
QRS de l'ECG. Il dure 10 à 12/100 seconde.
Il s'inscrit en basse fréquence. Son foyer d'enregistrement se situe à la
pointe du cœur.
Son mécanisme (bien qu'encore discuté) est simple.
Deux phénomènes s'addi- tionnent pour créer ce premier bruit :
la fermeture des valves auriculo-ventriculaires (tricuspide et
mitrale), composante valvulaire ;
la contraction brutale du muscle cardiaque, composante
musculaire.
Le deuxième bruit ou B2
marque la fin de la systole ventriculaire, dure moins de 3/100 seconde
et s'inscrit en haute fréquence.
Il est synchrone de la fin de T.
Son foyer d'enregistrement se situe à la base, c'est-à-dire à la partie
haute du thorax, de part et d'autre du sternum.
Le plus souvent, ce deuxième bruit est fait de deux composantes :
la première aortique, ou B 2 A
la deuxième pulmonaire, ou B 2 P
Le mécanisme : il est dû à la fermeture des valvules sigmoïdes

aortique et pulmonaire.
N.B. : Particularité du 2ème bruit : ce deuxième bruit subit des
variations respiratoires. En expiration forcée, les deux composantes sont
fusionnées. En inspiration forcée, elles deviennent distinctes ; le B 2 P
survenant plus tardivement que le B 2 A. Ce dédoublement ne dépasse
pas 3/100 seconde.
Le troisième bruit du cœur ou B3
s'enregistre fréquemment chez le sujet jeune.
Il survient 12 à 14/100 seconde après B 2 A. Il dure 6 à 8/100
seconde. Il s'inscrit en basse fréquence.
Son foyer d'enregistrement se situe à la pointe du cœur. Le 3ème bruit
physiologique disparaît en position debout.
Son mécanisme : ce bruit est contemporain de la phase de
remplissage ventriculaire rapide, initiale ; il est dû à la distension brutale
du muscle ventriculaire sous l'effet de l'afflux du sang auriculaire.
Le quatrième bruit ou B 4 est exceptionnellement enregistré chez le
sujet normal.
Il survient 7 à 14/100 seconde après le début de l'onde P de l'électro-
cardiogramme. Il s'inscrit en basse fréquence..
Il s'enregistre à la pointe du cœur et souvent entre la pointe et le
sternum
Son mécanisme : ce bruit est la traduction de la contraction des
oreillettes.


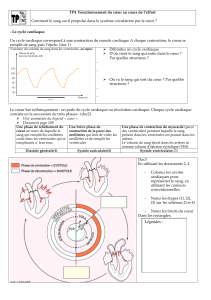
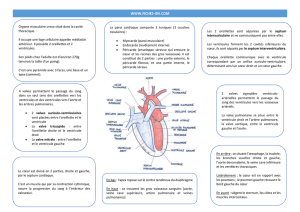
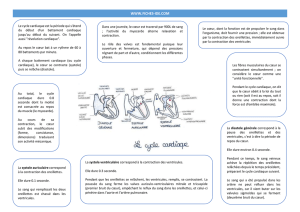
La circulation pulmoniare
Prenons comme point de départ l'oreillette droite. De cette oreillette, le sang passe dans le
ventricule droit qui le propulse dans l'artère pulmonaire en direction des poumons où le sang
se charge en oxygène (par convention, le sang pauvre en oxygène est représenté en bleu et le
sang saturé en oxygène est représenté en rouge). À la sortie des poumons, le sang regagne le
cœur au niveau de l'oreillette gauche par les veines pulmonaires. L'ensemble allant du
ventricule droit à l'oreillette gauche constitue la circulation pulmonaire.
La circulation systémique
Le sang passe ensuite de l'oreillette gauche au ventricule gauche qui l'éjecte dans la plus
grosse artère de l'organisme, l'aorte. Cette artère se divise en formant des artères de plus en
plus petites pour aboutir aux réseaux capillaires où ont lieu les échanges entre sang et cellules
par l'intermédiaire du liquide interstitiel (l'appauvrissement du sang en oxygène à ce niveau
est représenté par le passage du rouge au bleu). En sortie des réseaux capillaires, le sang
regagne l'oreillette droite par les veines de plus en plus grosses.
Le sang provenant de la tête et des membres supérieurs parvient au cœur par la veine cave
supérieure, la veine cave inférieure ramenant le sang provenant des autres parties du corps.
L'ensemble allant du ventricule gauche à l'oreillette droite forme la circulation systémique .
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
1
/
19
100%